Ventilation assistée
La ventilation assistée à l’aide d’un respirateur a pour but de faciliter la pénétration de l’air dans les poumons. Cette ventilation peut se faire à l’aide d’un masque, on parle alors de Ventilation Non Invasive (VNI) ou à l’aide d’une canule de trachéotomie, on parle alors de Ventilation Invasive (VI).
Le traitement par la ventilation mécanique est destiné à suppléer de façon totale ou partielle la ventilation naturelle absente ou inefficace des patients.
Les objectifs de la ventilation mécanique
- Assurer une ventilation alvéolaire satisfaisante ;
- Assurer une élimination de CO2 suffisante ;
- Diminuer le travail des muscles respiratoires (éviter l’épuisement respiratoire).
La ventilation mécanique permet l’augmentation de la ventilation alvéolaire par l’amélioration des échanges gazeux.
Les indications de la ventilation mécanique
Les pathologies les plus courantes traitées par ventilation mécanique sont :
- Le syndrome d'obésité-hypoventilation (SOH) ;
- Les maladies neuromusculaires comme les myopathies ou la maladie de Charcot (SLA) ;
- Les pathologies de la paroi thoracique (cyphose-scoliose importante) ;
- La Broncho-pneumopathie Chronique Obstructive (BPCO).
Toutes ces pathologies ont un point commun. Elles sont caractérisées par la faiblesse progressive ou le fonctionnement altéré des muscles respiratoires. La ventilation alvéolaire est alors de mauvaise qualité. On parle d'hypoventilation.
La ventilation mécanique est indiquée chez les patients atteints d’insuffisance respiratoire chronique avec hypoventilation alvéolaire.
Lorsque l'hypoventilation provoque l'incapacité du patient d'éliminer correctement le gaz carbonique (CO2) lors de l'expiration, le taux de CO2 dans le sang augmente, on parle alors d'hypercapnie.
L’indication de mise en route d’une ventilation mécanique à domicile repose sur l’hypercapnie.
La prescription
Pour valider la présence d'une hypercapnie, le pneumologue doit effectuer des examens au patient :
- Analyse des gaz du sang (prélèvement sanguins) pour mesurer la pression artérielle en CO2 (PaCO2) ;
- Et/ou une capnographie nocturne transcutanée (examen non invasif) pour mesurer la pression transcutanée en CO2 (PtcCO2).
La ventilation mécanique est indiquée si : la PaCO2 diurne > 45 mmHg, et/ou la PtcCO2 nocturne > 50 mmHg
- Dans le cas particulier de la Broncho-pneumopathie Chronique Obstructive (BPCO), la ventilation mécanique est indiquée en situation d’échec de l’oxygénothérapie de longue durée, en présence des éléments suivants : signes cliniques d’hypo-ventilation, PaCO2 > 55 mmHg et hospitalisations fréquentes pour exacerbations.
Le traitement par ventilation mécanique est initié par nos techniciens spécialisés, sur prescription médicale et nécessite une installation à l'hôpital ou en cabinet de pneumologie.
Les respirateurs
Le type de respirateur utilisé dépend de la durée de ventilation prescrite. Les respirateurs fonctionnent tous sur secteur. Il existe des respirateurs avec et sans batterie.

- Respirateur de niveau 1
(sans batterie) : jusqu’à 8 h/24 h de ventilation
Lorsque la ventilation mécanique est prescrite seulement durant le sommeil.
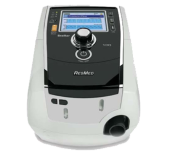
- Respirateur de niveau 2
(avec batterie interne de 2h) : pour une utilisation de 8 h à 16 h/24 h de ventilation

- Respirateur de niveau 3 « supports de vie »
(avec batterie interne de 8 h) : pour une utilisation de 16 h et plus sur les 24 h.
Les interfaces et circuits
Les interfaces permettent au patient de recevoir l’air insufflé par le respirateur au moyen du circuit (tuyau).
-
Le masque
Il peut être :
- Facial, il recouvre alors le nez et la bouche ;
- Nasal, il recouvre uniquement le nez ;
- Narinaire, embout nasaux en cas d'échec des deux premières interfaces citées.
Masque facial Masque nasal
- La canule de trachéotomie
C’est un dispositif médical mis en place dans la trachée par une chirurgie.
- L’embout buccal ou « ventilation à la pipette »
C’est une pièce tenue entre les lèvres et les dents.
- Les circuits du respirateur
Les circuits (tuyaux) relient le respirateur à l’interface.

Les circuits peuvent être chauffants si nécessaire pour améliorer le confort d'humidification pour une meilleure tolérance du patient.
Les humidificateurs
Ce sont des accessoires placés sur les circuits. Ils permettent d’humidifier l’air insufflé par le respirateur.
Il existe différents types d’humidificateurs :
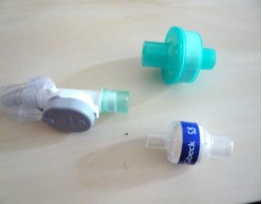
- Des filtres humidificateurs ;
- Des humidificateurs chauffants avec un réservoir d’eau.
Filtres humidificateurs Humidificateurs chauffants avec réservoir d'eau
AIR de Bretagne gère la prise en charge administrative de votre dossier avec les caisses d’assurance maladie et les mutuelles.
Notre équipe technique et paramédicale, composée de techniciens et d’infirmiers veille à :

- Installer le matériel à domicile ;
- Former à la bonne utilisation du matériel ;
- Informer sur les règles d’entretien et d’hygiène du matériel ;
- S’assurer de l’efficacité du traitement (recueil des données sur l’appareil) ;
- Assurer les visites régulières au domicile du patient.
Notre équipe est également le lien entre le patient, son entourage et les équipes médicales, paramédicales, libérales et hospitalières.